Представляю перевод статьи «Masks Don’t Work: A review of science relevant to COVID-19 social policy» автора Дэниса Рэнкорта (Denis Rancourt).
Аннотация
Маски и респираторы бесполезны.
Обширные рандомизированные контролируемые исследования и метаанализ таких исследований, показывают, что маски и респираторы не влияют на распространение гриппоподобных острых респираторных заболеваний (ОРЗ), которые, как считается, передаются через капельки и аэрозольные частицы.
Более того, соответствующие физико-биологические основы таковы, что маски и респираторы и не должны работать, учитывая то, что известно об ОРЗ: основной путь передачи — это аэрозольные частицы (менее 2,5 микрометра), слишком мелкие, чтобы их можно было заблокировать, а минимальная инфицирующая доза меньше, чем одна аэрозольная частица.
Настоящая статья о масках иллюстрирует уровень, на котором правительства, средства массовой информации и институциональные пропагандисты могут действовать в научном вакууме, или выбирая только те научные данные, которые служат их интересам. Такое безрассудство, безусловно, имеет место в настоящем глобальном карантине, когда более миллиарда людей участвуют в беспрецедентном в истории медицины и политики эксперименте.
От переводчика, совсем кратко и популярно. Наверное, каждый наблюдал летающую в воздухе пыль. Вирусы ещё мельче, им не помеха ни перегородки, ни расстояния (кроме километров, но это не точно — см. далее). Исследования и рассуждения о пользе масок столь же значительны как рассуждения об уменьшении дозы яда с 10 до 2-3 граммов, когда смертельная доза — 1 грамм.
Обзор медицинских публикаций
Множество научных публикаций доказывает, что хирургические маски и респираторы (например, типа N95) не снижают риск заражения и заболевания. Обзор этой литературы можно начать с приведённых ниже статей:
- Jacobs, J. L. et al. (2009) “Use of surgical face masks to reduce the incidence of the common cold among health care workers in Japan: A randomized controlled trial” («Использование хирургических масок для снижения распространения простуды среди медицинских работников в Японии: рандомизированное контролируемое исследование»), American Journal of Infection Control, Volume 37, Issue 5, 417-419, https://www.ncbi.nlm.nih.gov/pubmed/19216002: «Медицинские работники в масках типа N95 значительно чаще испытывали головные боли. Использование лицевых масок медицинскими работниками не выявило преимуществ в проявление симптомов или заболевании простудой».
- Cowling, B. et al. (2010) “Face masks to prevent transmission of influenza virus: A systematic review” («Лицевые маски как способ остановить распространение вируса гриппа: систематический обзор »), Epidemiology and Infection, 138(4), 449-456, https://doi.org/10.1017/S0950268809991658: «Ни одно из исследований не продемонстрировало преимуществ ношения масок ни среди медицинских работников, ни среди населения. См. итоговые таблицы 1 и 2».
- bin-Reza et al. (2012) “The use of masks and respirators to prevent transmission of influenza: a systematic review of the scientific evidence” («Использование масок и респираторов для предотвращения распространения гриппа: систематический обзор научных данных»), Influenza and Other Respiratory Viruses 6(4), 257–267, https://onlinelibrary.wiley.com/doi/epdf/10.1111/j.1750-2659.2011.00307.x: «Ни одно из 17 достоверных исследований не выявило связи между масками/респираторами и защитой от заражения гриппом».
- Smith, J. D. et al. (2016) “Effectiveness of N95 respirators versus surgical masks in protecting health care workers from acute respiratory infection: a systematic review and meta-analysis” («Эффективность респираторов типа N95 в сравнении с хирургическими масками для защиты медицинских работников от острых респираторных инфекций: систематический обзор и метаанализ»), CMAJ Mar 2016, cmaj.150835, https://www.cmaj.ca/content/188/8/567: «В результате метаанализа 6 клинических исследований не обнаружено значительной разницы между влиянием респираторов типа N95 и хирургических масок на риски: лабораторно подтверждённой респираторной инфекции, гриппоподобных заболеваний, документированного невыхода на работу».
- Offeddu, V. et al. (2017) “Effectiveness of Masks and Respirators Against Respiratory Infections in Healthcare Workers: A Systematic Review and Meta-Analysis” («Эффективность масок и респираторов против респираторных инфекций среди медицинских работников»), Clinical Infectious Diseases, Volume 65, Issue 11, 1 December 2017, Pages 1934–1942, https://doi.org/10.1093/cid/cix681: «Отчёты о собственных клинических состояниях оказались предвзятыми. Свидетельства о защитных свойствах масок или респираторов против респираторных инфекций не были статистически значимыми».
- Radonovich, L.J. et al. (2019) “N95 Respirators vs Medical Masks for Preventing Influenza Among Health Care Personnel: A Randomized Clinical Trial” («Респираторы типа N95 в сравнении с медицинскими масками для борьбы с гриппом среди медицинских работников: рандомизированный клинический эксперимент»), JAMA. 2019; 322(9): 824–833, https://jamanetwork.com/journals/jama/fullarticle/2749214: «Среди 2862 случайно выбранных участников эксперимента, 2371 завершил его за 5180 человеко-сезонов (гриппа). Среди медицинских работников амбулаторной службы использование респираторов типа N95 и хирургических масок не выявило значительной разницы в числе случаев заболевания лабораторно подтверждённым гриппом».
- Long, Y. et al. (2020) “Effectiveness of N95 respirators versus surgical masks against influenza: A systematic review and meta‐analysis” («Сравнение эффективности респираторов типа N95 и хирургических масок против гриппа: систематический обзор и метаанализ»), J Evid Based Med. 2020, 1-9, https://doi.org/10.1111/jebm.12381: «Изучены шесть рандомизированных контролируемых исследований с 9171 участниками. Не обнаружено статистически значимой разницы между респираторами типа N95 и хирургическими масками в предотвращении лабораторно подтверждённого гриппа, ОРВИ, других респираторных инфекций, гриппоподобных заболеваний. Метаанализ показывает эффективность респираторов типа N95 для защиты против лабораторно подтверждённых бактериальных инфекций».
Вывод о бесполезности масок
Ни одно рандомизированное контролируемое исследование с достоверным результатом не показывает преимуществ ношения масок или респираторов для медицинского персонала или населения. Нет таких исследований. Вообще.
Также отсутствуют исследования показывающие преимущества массового ношения масок в общественных местах (подробнее об этом ниже).
Кроме того, если бы была хоть какая-то польза от ношения масок в силу их способности задерживать капли и аэрозольные частицы, то респираторы должны были бы быть ещё эффективнее, но анализ большого числа публикаций и рандомизированные контролируемые исследования не показывают преимущества респираторов перед масками.
Маски и респираторы бесполезны.
Принцип «не навреди» поставлен с ног на голову
В свете важности медицинских исследований сложно понять почему органы здравоохранения не демонстрируют обычной твёрдости в текущей ситуации, ибо общий психологический, экономический и экологический ущерб от массового ношения масок значителен, не говоря уже о неясном потенциальной вреде, связанном с концентрацией и распространением патогенов на использованных масках. В этом случае власти переворачивают с ног на голову базовый принцип медицинской этики «не навреди».
Физико-биологические основы вирусных респираторных заболеваний и бесполезности масок
Чтобы понять, почему маски не могут работать, необходимо осмыслить имеющиеся знания о вирусных респираторных заболеваниях, механизме сезонных колебаний избыточной смертности от пневмонии и гриппа, аэрозольном механизме передачи инфекционных заболеваний, физико-химических свойствах аэрозолей, а также о так называемой минимальной инфицирующей дозе.
Помимо пандемий, которые могут возникать в любое время, в средних широтах обнаруживается повышенная смертность от респираторных заболеваний, носящая сезонный характер и вызванная вирусами. Для пример см. Paules, C. and Subbarao, S. (2017) “Influenza” («Грипп»), Lancet, Seminar| Volume 390, ISSUE 10095, P697-708, August 12, 2017, http://dx.doi.org/10.1016/S0140-6736(17)30129-0. Об этом известно уже давно, причём сезонность чрезвычайно ярко выражена.
Вот например первое изображение из работы Viboud, C. et al. (2010) “Preliminary Estimates of Mortality and Years of Life Lost Associated with the 2009 A/H1N1 Pandemic in the US and Comparison with Past Influenza Seasons” («Предварительные оценки смертности и преждевременной гибели в США в связи пандемией 2009 года и сравнение с прошлыми сезонами гриппа»), PLoS currents vol. 2 RRN1153. 20 Mar. 2010, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2843747/. На графике синей линией изображена еженедельная смертность от пневмонии и гриппа по отношению к общему числу смертей. Данные собраны в 122 городах США. Красной линией изображён расчётный базовый уровень при условии отсутствия гриппа:
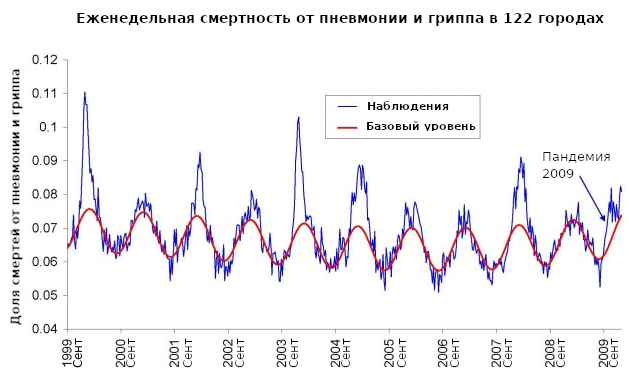
Сезонность явления была в целом непонятна до последних десяти лет. Среди причин назывались в основном сезонные изменения вирулентности (способности вызывать болезнь) патогенов, сезонные изменения восприимчивости носителей (например: раздражение тканей из-за сухого воздуха, авитаминоз или гормональный стресс из-за недостатка дневного света). Для примера см. Dowell, S. F. (2001) “Seasonal variation in host susceptibility and cycles of certain infectious diseases” («Сезонные изменения восприимчивости носителей и цикличность некоторых инфекционных болезней»), Emerg Infect Dis. 2001; 7(3): 369–374, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2631809/.
Поворотным пунктом стала работа Shaman, J. et al. (2010) “Absolute Humidity and the Seasonal Onset of Influenza in the Continental United States” («Абсолютная влажность и сезонные вспышки гриппа в континентальной части США»), PLoS Biol 8(2): e1000316, https://doi.org/10.1371/journal.pbio.1000316, показавшая что сезонный характер избыточной смертности от респираторных заболеваний может быть количественно объяснён одной лишь абсолютной влажностью и её прямым влиянием на перенос вирусов воздушным путём.
До этого работа Lowen, A. C. et al. (2007) “Influenza Virus Transmission Is Dependent on Relative Humidity and Temperature” («Распространение вируса гриппа зависит от относительной влажности и температуры»), PLoS Pathog 3(10): e151, https://doi.org/10.1371/journal.ppat.0030151 продемонстрировала связь влажности и вирулентности вируса при распространении заболевания среди морских свинок, описала возможные механизмы, лежащие в основе обнаруженного управляющего воздействия влажности.
Механизм влияния влажности таков, что период полураспада содержащих патогены аэрозольных частиц или капелек монотонно и быстро уменьшается с ростом абсолютной влажности в окружающей среде. Это было экспериментально показано в основополагающей работе Harper G. J. (1961) “Airborne micro-organisms: survival tests with four viruses” («Переносимые по воздуху микроорганизмы: проверка живучести четырёх вирусов»), The Journal of hygiene, 59(4), 479–486, https://doi.org/10.1017/s0022172400039176. Автор заключает, что сами вирусы нейтрализуются влажностью («гибнут»), однако допускает, что эффект может быть связан с физическим удалением или осаждением капелек («механический смыв»): «Жизнеспособность аэрозолей, описанная в этой статье, выведена как отношении количества вирусов и количества радиоактивных частиц в пробах взвеси и пара и может быть подвергнута критике на том основании, что материалы для испытаний и меченые частицы не были физически идентичны».
«Механический смыв» выглядит более правдоподобным в силу универсальной способности влажности вызывать укрупнение и осаждение частиц и капелек, а все исследованные вирусы продемонстрировали одинаковую зависимость «распада» от влажности. Кроме того, сложно понять как вирусы в капельках могут быть повреждены повышенной влажностью на молекулярном или структурном уровне. Механизм такой «гибели» вирусов под действием влажности не был предложен или изучен.
В любом случае, количественная модель и объяснения Шамана [Shaman, J. et al. (2010)] не зависят от конкретного механизма влияния влажности на «распад» вирусов в аэрозоле или капельках, будь то «гибель» вирусов или их «смыв» (или комбинация обоих механизмов). Достигнутый этой моделью прорыв носит не только академический интерес, но и имеет глубокое значение для здравоохранения, и был проигнорирован или незамечен во время текущей пандемии коронавируса.
В частности, получается что базовый эпидемический индекс репродукции (R0) значительно и в основном зависит от влажности окружающей среды, а не является постоянным параметром (определяемым лишь пространственно-временной структурой социальных контактов в полностью восприимчивой, неиммунизированной, популяции).
Индекс репродукции обычно определяется как количество особей, которые будут заражены типичным заболевшим, попавшим в полностью неиммунизированное окружение при отсутствии специальных мер сдерживания (например, карантина). Средний индекс репродукции для гриппа равен 1,28 (от 1,19 до 1,37). См. обзор Biggerstaff, M. et al. (2014) “Estimates of the reproduction number for seasonal, pandemic, and zoonotic influenza: a systematic review of the literature” («Оценки индекса репродукции сезонного, пандемического и зоонозного гриппа: систематический обзор литературы»), BMC Infect Dis 14, 480 (2014), https://doi.org/10.1186/1471-2334-14-480.
Фактически, Шаман [Shaman, J. et al. (2010)] показал, что индекс репродукции R0 следует принимать сезонно изменяющимся между значениями влажного лета чуть выше единицы и значениями сухой зимы, обычно равными четырём (например, см. там таблицу 2). Другими словами, сезонные инфекционные вирусные респираторные заболевания, которые каждый год поражают средние широты, переходят от умеренно заразных к очень заразным просто благодаря биофизическому способу передачи, определяемому атмосферной влажностью, независимо от каких-либо других соображений.
Следовательно, любые математические модели управления распространением инфекций (например социального дистанцирования), которые предполагают независимые от влажности значения индекса репродукции R0, вероятно будут иметь небольшую ценность. Подробнее о таких моделях и влиянии на индекс репродукции см. Coburn, B. J. et al. (2009) “Modeling influenza epidemics and pandemics: insights into the future of swine flu (H1N1)” («Моделирование эпидемий и пандемий гриппа: взгляд в будущее свиного гриппа»), BMC Med 7, 30, https://doi.org/10.1186/1741-7015-7-30 и Tracht, S. M. et al. (2010) “Mathematical Modeling of the Effectiveness of Facemasks in Reducing the Spread of Novel Influenza A (H1N1)” («Математическое моделирование эффективности лицевых масок для снижения распространения нового гриппа A(H1N1)»), PLoS ONE 5(2): e9018, https://doi.org/10.1371/journal.pone.0009018.
Проще говоря, «вторая волна» эпидемии это не следствие человеческого греха в отношении ношения масок и рукопожатий. Скорее, «вторая волна» является неизбежным следствием многократного увеличения заразности заболевания из-за сухости воздуха — в популяции, которая ещё не получила иммунитета.
Если «механический смыв» действительно является механизмом нейтрализации вирусов, то их высокая переносимость в сухом воздухе может быть осуществлена только маленькими аэрозольными частицами, а не капельками, которые быстро удаляются из воздуха оседая под действием силы тяжести.
Разнообразные летающие в воздухе небольшие аэрозольные частицы биологического происхождения находятся практически везде: Despres, V. R. et al. (2012) “Primary biological aerosol particles in the atmosphere: a review” («Основные биологические аэрозольные частицы в атмосфере: обзор»), Tellus B: Chemical and Physical Meteorology, 64:1, 15598, https://doi.org/10.3402/tellusb.v64i0.15598. Не исключено, что вирусы могут физически переноситься на межконтинентальные расстояния: Hammond, G. W. et al. (1989) “Impact of Atmospheric Dispersion and Transport of Viral Aerosols on the Epidemiology of Influenza” («Влияние атмосферного рассеяния и переноса вирусных аэрозолей на эпидемиологию гриппа»), Reviews of Infectious Diseases, Volume 11, Issue 3, May 1989, Pages 494–497, https://doi.org/10.1093/clinids/11.3.494.
Более того, было показано, что концентрации вирусов в воздухе внутри помещений (в детских садах, медицинских центрах и на борту самолётов) существуют главным образом в виде аэрозольных частиц диаметром менее 2,5 микрометров. Yang, W. et al. (2011) “Concentrations and size distributions of airborne influenza A viruses measured indoors at a health centre, a day-care centre and on aeroplanes” («Концентрации и размеры вирусов гриппа А в воздухе медицинских центров, детских садах и самолётах»), Journal of the Royal Society, Interface. 2011 Aug;8(61):1176-1184, https://royalsocietypublishing.org/doi/10.1098/rsif.2010.0686:
«Половина из 16 проб оказались положительными, а общая концентрация вирусов в них была от 5800 до 37000 штук в кубическом метре. В целом, 64% всех вирусов были в частицах размером до 2,5 микрометров, которые могут часами летать в воздухе. Моделирование показало наличие источника вируса мощностью от 40 до 280 тысяч вирусов в кубическом метре за час и потока вирусов, оседающих на поверхностях, плотностью 13±5 штук на квадратный метр в час, обусловленного броуновским движением. Вдыхаемая за час доза вирусов была оценена от 12 до 48 медианных инфицирующих тканевую культуру доз (инфицирующих половину популяции), что достаточно для развития инфекции. Эти данные количественно подтверждают, что главным способом передачи гриппа являются аэрозоли»
Настолько мелкие частицы (менее 2,5 микрометров) являются частью воздушной массы, не подвержены гравитационному осаждению и не могут быть остановлены инерционным ударом (препятствием на пути потока). Это означает, что даже малейшая щель (даже на мгновение) между лицом и маской или респиратором сведёт на нет любые их фильтрующие характеристики. В любом случае, фильтрующие материалы респираторов типа N95 (размер пор от 0,3 до 0,5 микрометров) не препятствуют проникновения отдельных вирусов, не говоря уже о простых хирургических масках: Balazy et al. (2006) “Do N95 respirators provide 95% protection level against airborne viruses, and how adequate are surgical masks?” («Помогают ли респираторы типа N95 от 95% летающих в воздухе вирусов, и насколько хороши хирургические маски?»), American Journal of Infection Control, Volume 34, Issue 2, March 2006, Pages 51-57, https://doi.org/10.1016/j.ajic.2005.08.018.
Однако, эффективность масок и ингаляция только половина проблемы, должна быть учтена и минимальная инфицирующая доза. Например, если для развития заболевания большое количество содержащих патогены частиц должно попасть в лёгкие в течение определённого времени, тогда даже частичная блокировка любою маскою или тканью может иметь значение.
С другой стороны, если минимальна инфицирующая доза значительно меньше числа вирусов в одной аэрозольной частице, то маски не имеют практического смысла.
В работе Yezli, S., Otter, J. A. (2011) “Minimum Infective Dose of the Major Human Respiratory and Enteric Viruses Transmitted Through Food and the Environment” («Минимальные инфицирующие дозы основных человеческих респираторных и кишечных вирусов при передаче через пищу и окружающую среду»), Food Environ Virol 3, 1–30, https://doi.org/10.1007/s12560-011-9056-7 подчёркивается следующее:
- Большинство респираторных вирусов столь же заразны у людей, как и в тканевой культуре, имеющей оптимальную лабораторную восприимчивость.
- Считается, что одного вируса может быть достаточно, чтобы вызвать болезнь.
- Медианные инфицирующие тканевую культуру дозы содержат от 100 до 1000 вирусов.
- От тысячи до десяти миллионов вирусов содержатся в частице аэрозоля диаметром от 1 до 10 микрометров.
К этому можно добавить, что:
- Классическое описание зависимости «доза-эффект» дано в работе Haas, C. N. et al. (1993) “Risk Assessment of Virus in Drinking Water” («Оценка риска заражения вирусом в питьевой воде»), Risk Analysis, 13: 545-552, https://doi.org/10.1111/j.1539-6924.1993.tb00013.x.
- В работе Zwart, M. P. et al. (2009) “An experimental test of the independent action hypothesis in virus-insect pathosystems” («Экспериментальная проверка гипотезы о независимом действии в насекомо-вирусных патосистемах»), Proc. R. Soc. B. 2762233–2242, http://doi.org/10.1098/rspb.2009.0064 приведено первое лабораторное доказательство, что единственного вируса может быть достаточно для развития болезни.
- В работе Baccam, P. et al. (2006) “Kinetics of Influenza A Virus Infection in Humans” («Кинетика вирусной популяции гриппа А у человека»), Journal of Virology Jul 2006, 80 (15) 7590-7599, https://jvi.asm.org/content/80/15/7590 на основе эмпирических данных установлено, что: примерно через 6 часов после заражения клетка начинает производить новые копии вируса и делает это в течении 5 часов; среднее время жизни заражённой клетки составляет около 11 часов; период полураспада свободного болезнетворного вируса равен примерно 3 часам; заражённая клетка может заразить 22 других здоровые клетки (индекс репродукции R0 равен 22).
- В работе Brooke, C. B. et al. (2013) “Most Influenza A Virions Fail To Express at Least One Essential Viral Protein” («Большинство вирусов гриппа А не способны экспрессировать по крайней мере один необходимый вирусный белок»), Journal of Virology, Feb 2013, 87 (6), 3155-3162, https://jvi.asm.org/content/87/6/3155 показано, что несмотря на то, что не все заражённые клетки производят необходимые вирусу белки, 90% всех клеток оказываются значительно повреждёнными.
Все это говорит о том, что если что-то просачивается мимо маски или сквозь неё (а что-то всегда проходит, независимо от маски), то вы будете заражены. Маски не могут работать. Поэтому неудивительно, что ни одно непредвзятое исследование не выявило пользы от ношения маски или респиратора.
В свете вышеописанных особенностей, исследования, которые показывают частичную эффективность масок или их способность удерживать много крупных капель, образованных носящими маску чихающими или кашляющими людьми, не имеют значения. Примеры таких исследований:
- Leung, N. H. L. et al. (2020) “Respiratory virus shedding in exhaled breath and efficacy of face masks” («Распыление респираторных вирусов на выдохе и эффективность лицевых масок»), Nature Medicine (2020), https://doi.org/10.1038/s41591-020-0843-2.
- Davies, A. et al. (2013) “Testing the Efficacy of Homemade Masks: Would They Protect in an Influenza Pandemic?” («Проверка эффективности самодельных масок: помогут ли они в пандемии гриппа?»), Disaster Medicine and Public Health Preparedness, http://journals.cambridge.org/abstract_S1935789313000438.
- Lai, A. C. K. et al. (2012) “Effectiveness of facemasks to reduce exposure hazards for airborne infections among general populations” («Эффективность лицевых масок в уменьшении опасности заражения воздушным путём среди населения»), J. R. Soc. Interface, 9938–948, http://doi.org/10.1098/rsif.2011.0537.
- Sande, van der, M. et al. (2008) “Professional and Home-Made Face Masks Reduce Exposure to Respiratory Infections among the General Population” («Профессиональные и самодельные маски уменьшают опасность респираторных инфекций среди населения»), PLoS ONE 3(7): e2618, https://doi.org/10.1371/journal.pone.0002618.
Почему невозможна эмпирическая оценка эффективности массового ношения масок
Как сказано выше, не существует исследований, показывающих пользу от массового ношения масок в общественных местах, и этому есть объяснение. Было бы невозможно получить однозначные и беспристрастные результаты, потому что:
- Любая выгода от ношения маски должна быть незначительной, поскольку она не обнаруживается в контролируемых экспериментах. Эффект от маски будет подавлен более значительными факторами, особенно изменением влажности воздуха.
- Правильность ношения маски и связанные с этим привычки не могут быть известны.
- Ношение масок связано (коррелирует) с другими особенностями поведения. См. Wada, K. et al. (2012) “Wearing face masks in public during the influenza season may reflect other positive hygiene practices in Japan” («Ношение лицевых масок в общественных местах в сезон гриппа в Японии может отражать следование прочим гигиеническим практикам»), BMC Public Health 12, 1065 (2012), https://doi.org/10.1186/1471-2458-12-1065.
- Результаты будут неприменимы в других условиях из-за культурных различий.
- Согласие носить маску достигается запугиванием, участники могут привыкнуть к основанной на страхе пропаганде и совершенно по разному на неё реагировать.
- Мониторинг и измерения практически невозможны и подвержены большим ошибкам.
- Самоотчётность (например, в опросах) заведомо предвзята, потому что люди уверены в том, что их усилия не напрасны.
- Развитие эпидемии не контролируется надёжным массовым тестированием и, как правило, связывается с нерепрезентативными посещениями поликлиник и госпитализациями.
- Несколько различных патогенов (вирусов и их штаммов), вызывающих респираторные заболевания, обычно действуют вместе в одной и той же популяции или у отдельных лиц. Однако имея различные эпидемиологически характеристики не рассматриваются независимо.
Открытые вопросы ношения масок
Государственная политика массового ношения масок вызывает вопросы о отенциальном вреде для общества:
- Становятся ли использованные маски источником повышенной биологической опасности для носителя или окружающих?
- Становятся ли маски рассадниками патогенов, которых владелец маски избежал бы при дыхании без маски?
- Большие капли, захваченные маской, испаряются или превращаются в аэрозоль? Могут ли вирусы покинуть испаряющейся капли, прилипшей к волокну маски?
- Какова опасность роста бактерия на использованной маске?
- Как наполненные патогенами капельки взаимодействуют с пылью и захваченным маской аэрозолем?
- Каковы долговременные последствия для здоровья от ношения масок из-за затруднённого дыхания (например, головные боли)?
- Существуют ли негативные социальные последствия для общества в масках?
- Существуют ли негативные психологические последствия принудительного, основанного на страхе, ношения масок?
- Каковы экологические последствия массового производства и утилизации масок?
- Каков вред от вдыхания волокон или веществ, составляющих маску?
Заключение
Разрабатывая рекомендации и требования по ношению масок в общественных местах или прямо одобряя такую практику, правительства игнорировали научные доказательства в следовании принципу «не навреди».
В отсутствие знаний властям не стоит внедрять правила, которые могут нанести вред. Правительство должно понимать ответственность, прежде чем решиться на значительное вмешательство в социальную политику или разрешить корпорациям наживаться на страхе.
Кроме того, люди должны знать об отсутствии известной пользы от ношения масок при эпидемиях вирусных респираторных заболеваний и о том, что научные исследования показывают, что любая возможная польза незначительна по сравнению с другими, определяющими, факторами.
Иначе какой смысл в науке, финансируемой государством?
Настоящая статья о масках иллюстрирует тот уровень, на котором правительства, средства массовой информации и институциональные пропагандисты могут действовать в научном вакууме, или выбирая только те научные данные, которые служат их интересам. Такое безрассудство, безусловно, имеет место в настоящем глобальном карантине, когда более миллиарда людей участвуют в беспрецедентном в истории медицины и политики эксперименте.
