
Пылевой клещ. Размер колеблется от 0,1 до 0,5 мм
Обычная клиническая картина сенсибилизации к пыли у ребёнка и у взрослого выглядит так: человек заходит домой с улицы, и начинается веселье — чихание, так называемый «аллергический салют» (это когда постоянно теребят кончик носа по причине мучительного зуда). Чихание мучает вплоть до обструкции (сужение бронхов в силу аллергического воспаления, что вызывает свистящее дыхание).
Второе по частоте выглядит так: после ОРВИ прошло уже больше 10 дней, а заложенность носа сохраняется на месяц.
Бытовая пыль — это одна из причин, по которым мы вынуждены регулярно делать уборку. Для кого-то она может стать причиной аллергии. В каждом конкретном доме её состав будет различаться, но основные компоненты этого «салата» одинаковы: пылевые клещи и отходы их жизнедеятельности, шерсть животных, частички эпидермиса, грибки плесени, частички еды. Как правило, аллергию вызывают клещи, шерсть и грибок.
Так что если дома вы начинаете чихать, кашлять и постоянно чешется нос, а на улице все симптомы пропадают — это тревожные звоночки.
Давайте разберёмся, как медицина умеет диагностировать аллергию на пыль сегодня и что мы делаем для того, чтобы облегчить страдания аллергиков.
Про аллергены в пыли
Один из самых серьёзных аллергенов в составе домашней пыли — пылевой клещ. Нравится нам это или нет, но пылевые клещи — наши постоянные сожители. Вообще в природе существует около 150 разных их видов, но в основном сенсибилизация случается к дерматофагиодным клещам с романтичными названиями dermatophagoides farina и dermatophagoides pteronissinus. Возбудителями аллергии являются сам клещ, мелкие его фрагменты и продукты жизнедеятельности (в особенности фекалии). За один день продуктивный клещ формирует 10–20 фекальных шариков, которые могут сохраняться в домашней пыли ещё целых полтора года.
Питаются эти товарищи омертвевшими частичками нашей кожи, которые скапливаются в матрасах и подушках, постельных принадлежностях, коврах, игрушках, мягкой мебели. Такого корма для клещей мы производим ежедневно примерно по 1,5 г с человека.
Пылевые клещи максимально комфортно чувствуют себя во влажных и тёплых условиях (80 % относительной влажности и выше 20 градусов по Цельсию). Если влажность опустится ниже 50 %, то клещи высохнут и погибнут.
С клещами вкратце разобрались, остались грибки, шерсть и эпидермис домашних животных. Откуда берутся последние компоненты — вполне очевидно, а вот грибки, например, живут в земле в горшках наших комнатных растений или на стенах квартиры, в ванной комнате.
Как диагностировать аллергию?

Зелёным отмечена глоточная миндалина, которая разрастается из-за хронического воспаления.
У ребёнка в отличие от взрослого бывают воспалительные заболевания носоглотки — аденоиды. Этим термином называют увеличенную глоточную миндалину, которая нарушает носовое дыхание и потенциально может перекрыть евстахиевы трубы со стороны носоглотки. Аденоидные вегетации характерны для детского организма (в основном от трёх до семи лет), со взрослыми это случается довольно редко. Связано это со сложным процессом формирования иммунной системы в детском возрасте.
На этом этапе важно понять, что именно терзает наш организм — аллергия или заболевание носоглотки. Чтобы не перепутать аллергическую реакцию, например, с ринитом, необходимо пройти осмотр у ЛОРа с проведением эндоскопии. Ротовую полость нужно проверить у стоматолога, чтобы вылечить кариес. В противном случае можно начать лечить аллергию и ничего не вылечить, потому что процессу будут мешать хронические заболевания носоглотки. Поэтому к диагностике мы подходим очень ответственно, и здесь я не обойдусь без клише: в каждом случае всё индивидуально. Волшебных таблеток, которые можно было бы выпить всем подряд и сразу стало бы хорошо, не существует, зато существуют хорошие аллергологи.
Предположим, что ЛОР и стоматолог заключили, что всё чисто. Это и хорошая, и плохая новость, так как теперь вам точно к аллергологу. На приёме врач подробно расспросит о характере симптомов, об устройстве быта: какой состав у подушки и одеяла (натуральные или искусственные ткани), есть ли домашние животные, на каком этаже живёте, сыро ли дома, есть ли подвал, многоквартирный или частный дом.
Если после такого блиц-опроса врач понимает, что пахнет жареным (точнее, пыльным), то начинаем планировать диагностику. Есть два основных метода:
- Кожные прик-тесты.
- Исследование специфических IgE (метод ImmunoCap).
Прик-тест (от английского prick — укол) — это кожный тест, который выполняется специальным инструментом, прик-ланцетом. Простыми словами, это такая иголка-царапка, которая делает насечки на передней поверхности предплечья глубиной не более чем 1-1,5 мм. Процесс безболезненный и бескровный. На получившиеся насечки врач капает специальный экстракт — аллерген, а также раствор гистамина (положительный контроль) и раствор натрия хлорида (отрицательный контроль). Пациент неподвижно сидит 20 минут и ждёт, а потом врач смотрит на реакцию кожи, измеряя линейкой появившуюся гиперемию (покраснение кожи) и папулу (волдырь).
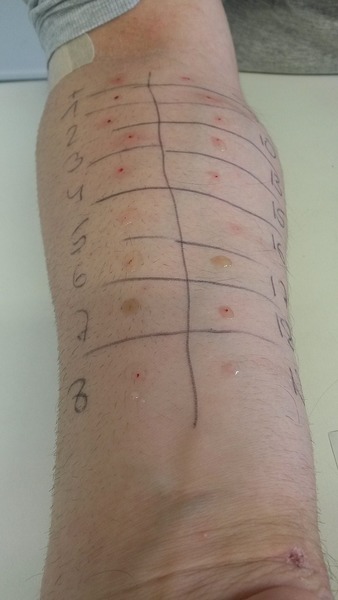
Одновременное тестирование к нескольким аллергенам, для удобства врач чертит сетку и нумерует каждый.
Прик-тесты — это самый старый способ определения реакции организма на конкретный аллерген. Из плюсов: это быстро. Из минусов: ограничения по приёму антигистаминных препаратов, иногда случается дефицит экстрактов, есть небольшие ограничения по возрасту. Ключевой же минус метода в том, что это не очень удобно, ведь неподвижно высидеть в течение 20 минут — задача не из лёгких. Особенно если ты ребёнок.
Но главная беда с кожными тестами в том, что экстракты аллергена не умеют показывать реакцию на конкретный белок этого аллергена. По сути, врач получает минимум информации, и лечение приходится назначать практически вслепую только на основе своего опыта. Мне здесь очень нравится аналогия с салатом оливье: прик-тест может показать, что у вас аллергия на «оливье». Но на что именно — на горошек, на морковь, на картошку или на майонез, — такого прик-тест не расскажет. Пыль — это тоже своеобразный многокомпонентный «салат», и если в случае с оливье его можно просто перестать готовить, то от пыли мы, как уже говорили, не избавимся. Поэтому нам полезно знать, на какой именно из её компонентов у нас аллергия, чтобы спланировать мероприятия по лечению.
Для того чтобы получить максимально точный результат, мы отправляем пациента на анализ крови. В мире аллергодиагностики есть общепризнанный стандарт — молекулярная диагностика методом ImmunoCAP (аллергочип). На рынке есть и другие методы (к примеру, Rida, различные иммуноферментные анализы и так далее), но именно иммунокап является золотым стандартом.
Почему так? Дело в том, что в сыворотке нашей крови концентрация антител IgE (маркеры аллергических заболеваний) гораздо ниже, чем антител любых других классов. Значит, чтобы их обнаружить, нужен аллерготест с очень серьёзным уровнем чувствительности. На сегодняшний день такое умеет только ImmunoCAP: тест способен определить даже одну молекулу IgE. Даже в засохшей капле крови. Это лучший мировой показатель, поэтому звание «золотой стандарт» ImmunoCAP носит заслуженно.
Результаты такого анализа показывают, какие белки в аллергической реакции будут мажорными (главными), а какие — минорными (второстепенными). Именно мажорные белки указывают на развитие аллергии, и только они поддаются лечению аллерген-специфической терапией (АСИТ). И тут мы переходим к вариантам лечения.
Как будем лечить
Существует три основных метода лечения сенсибилизации к бытовой пыли:
- Элиминационные мероприятия (исключение контакта с аллергеном).
- Аллерген-специфическая иммунотерапия (АСИТ).
- Симптоматическая терапия: антигистаминные, гормоны, антилейкотриеновые.
Предположим, что к нам обратились родители ребёнка четырёх лет, и по результатам первичной диагностики мы подозреваем сенсибилизацию к пыли. Результаты прик-теста нам это подтверждают. В этом случае мы назначаем элиминационные мероприятия, что предполагает изолирование чада от контакта с пылью.
Элиминация аллергенов пыли
Во-первых, во время уборки рекомендуется выводить ребёнка на улицу. Размахивать веником = поднимать пыль в воздух, чего нам нужно избежать, поэтому используем специальные салфетки для уборки, воздухоочистительные приборы с фильтрами и пылесос с гиппоаллергенным фильтром. Аллергены в пыли настолько крошечные, что спокойно возвращаются обратно в воздух сквозь обычные пылесборные мешки, бумажные и тканевые фильтры в пылесосах. Чтобы аллергены не вырвались обратно, нужен хороший выходной фильтр — HEPA (High Efficiency Particulate Air). Есть классификация HEPA-фильтров: чем выше двузначное число в названии, тем больше частиц пыли он может удержать. Ещё аллергикам хорошо поможет пылесос с аквафильтром, в котором будут оседать мельчайшие частички пыли и аллергены в них.

Схема устройства HEPA-фильтра.
Подушку и одеяло рекомендуется менять два раза в год. Клещам нравится жить в натуральных тканях: им там тепло, влажно, сытно и очень комфортно. По этой причине аллергикам не рекомендованы перьевые подушки, пуховые и ватные одеяла — только синтетические заменители. Также стоит приобрести гипоаллергенные наматрасники, наволочки, пододеяльники.
Клещи заселяют наши ковры и мягкие игрушки, поэтому их количество также нужно минимизировать и следить, чтобы они были сделаны из синтетических тканей.
В составе пыли, как мы помним, есть шерсть и частички эпидермиса домашних животных, поэтому контакт с питомцем также придётся ограничить. Чтобы исключить риск грибковой аллергии, лучше отказаться от комнатных растений и следить за уровнем влажности, не давая ему расти выше 50–60 %. Здесь у нас получается палка о двух концах, поскольку слишком сухой воздух — это не есть хорошо для нашей кожи и слизистой оболочки. Также есть результаты исследований, которые подтверждают, что приступы астмы, вызванные физическими усилиями, чаще случаются в сухом климате, чем во влажном.
Всё вышеописанное звучит логично и вполне закономерно, но, к сожалению, не является непосредственно лечением аллергии. Причина довольно проста: пыль всё равно никуда не денется. Давайте теперь продолжим историю с нашим пациентом: он уже подрос, ему исполнилось пять лет, и ЛОР диагностирует ему ринит. Ринит + аллергия на пыль — это бронхи в состоянии гиперреактивности, и при каком-либо раздражении дело может дойти до обструкции. Мы отправляем пациента на анализ крови методом Иммунокап и получаем подтверждение сенсибилизации к клещам домашней пыли.
Аллергическим реакциям вообще свойственно расти, как снежный ком, и у нашего пациента становится возможен риск развития бронхиальной астмы. На этом этапе мы рекомендуем проведение АСИТ, чтобы не допустить развития более тяжёлых симптомов аллергии.
Как работает аллерген-специфическая иммунотерапия (АСИТ)
Аллерген-специфическая иммунотерапия — это такая школа для иммунитета, которая заново учит его взаимодействовать с аллергеном: мы заменяем аллергический ответ иммунитета к конкретному аллергену на толерантный ответ. Такое «переучивание» происходит путём последовательного введения доз аллергена в наш организм, что в целом можно сравнить с процессом вакцинации. АСИТ работает таким образом, что с получением каждой новой дозы аллергена организм реагирует на него всё слабее и слабее.
АСИТ-терапия выполняется в виде подкожных инъекций и сублингвальным методом (подъязычно). Детям я не делаю парентеральную АСИТ: это как минимум негуманно, и есть клинические рекомендации, по которым АСИТ противопоказана до пяти лет. В результате контролируемого введения небольших доз аллергена в организм мы снижаем выработку IgE (класс антител, которые рулят аллергической реакцией) и стимулируем выработку IgG (класс антител, которые берут на себя удар и не запускают аллергическую реакцию при контакте с аллергеном в отличие от IgE).
Инъекционная АСИТ проводится в два этапа:
- Достижение максимальной терапевтической дозы.
- Этап поддерживающей терапии.
Как правило, первый этап длится три–шесть месяцев с введением аллергена в организм один-два раза в неделю. Второй же этап может длиться от трёх до пяти лет. Конечно, вы можете сказать, что у вас ещё куча других важных дел в жизни и можно просто закинуться антигистаминными. Тут нужно не забывать, что АСИТ — это единственный способ именно лечения аллергии, а не просто возможность временно заглушить симптомы.
АСИТ сублингвальным методом (то есть подъязычно) обычно длится около 12 месяцев. На отечественном рынке есть раствор клещей домашней пыли, а в 2022 году ожидаем появления аллергена в таблетках. То есть сенсибилизацию к пылевым клещам мы лечим подъязычно.

Об эффективности АСИТ наглядно говорят результаты метаанализов. Например, на картинке выше показано, как АСИТ предотвращает обострение симптомов астмы.
На каждые 100 пациентов, проходящих лечение аллерген-специфической иммунотерапией, приходится 30 человек, у которых приступ астмы благодаря АСИТ будет предотвращён, у 40 человек его бы больше и не случилось, и лишь у 30 приступы продолжатся.
Важный момент: в России нет препаратов АСИТ с аллергенами грибков и шерсти домашних животных. То есть если на клещей аллергии нет, а на грибки и шерсть животных есть, то АСИТ не показана по причине отсутствия препаратов.
Антигистаминные препараты
Третий способ борьбы с аллергией — принятие антигистаминных препаратов. Их называют препаратами симптоматической терапии, что буквально означает снятие симптомов аллергии. Гистамин — это такой вездесущий парень, пронизывающий все наши тучные клетки и являющийся итогом аллергической реакции, когда происходит выброс медиатора аллергического воспаления. Реакции, которые вызывает такой медиатор, — отёки, покраснение и зуд.
Препараты первого поколения проникают через гематоэнцефалические барьеры (это такой фильтр между нашей кровеносной системой и центральной нервной системой, через которую в мозг поступают различные питательные, биоактивные и частично лекарственные вещества), что становится причиной разных неприятных эффектов (например, сонливость, угнетение сознания, влияние на способность управлять транспортным средством). Эти препараты не избирательны и, проникая в наш мозг, блокируют все рецепторы подряд. Пример антигистаминных препаратов первого поколения: Супрастин, Вигил, Диазолин. Сегодня они назначаются редко и применяются ограниченно.
Препараты второго поколения — результат прогрессивного развития медицины, они уже не имеют такого ярко выраженного седативного эффекта. Эти препараты научились избирательно блокировать только те гистаминовые рецепторы, которые нужно заблокировать. Ко второму поколению относятся, например, Лоратадин, Цетиризин, Эбастин, Биластин.
Цетиризин был пионером среди антигистаминных второго поколения. Он представляет собой смесь из двух видов изомеров, которая блокирует гистаминовые рецепторы. С течением времени было обнаружено, что один из двух изомеров (правый), в общем-то, бесполезен, научились выделять только очищенный левый и дали ему логичное название — Левоцетиризин. В мире бессмысленного и беспощадного маркетинга существует третье поколение антигистаминных, к которым чаще всего относят Левоцетиризин, но официального обоснования этот рекламный трюк не имеет. Левоцетиризин также относится ко второму поколению.
Назначать антигистаминные второго поколения мы будем в трёх случаях аллергической реакции (когда нужно заблокировать H1-рецепторы, отвечающие за аллергический ответ):
- Аллергический конъюнктивит.
- Аллергический ринит.
- Крапивница.
Существуют и другие виды рецепторов и их гистаминовых блокаторов: H2-блокаторы (антигистаминные, которыми можно лечить заболевания желудка), H3-блокаторы (для терапии неврологических заболеваний).
Наверное, многие из вас когда-то пили антигистаминные. Это как такая палочка-выручалочка: началась крапивница, покрылись волдырями, всё чешется и вообще как-то страшно. А тут выпил таблетку, немножко подождал — и всё прошло. Красота же! Почему бы не закупиться впрок, не разложить таблетки по всем карманам и не прожить так всю свою долгую и счастливую жизнь?
Ответ на этот вопрос я уже на самом деле давала: аллергическим реакциям свойственно усугубляться и расти, как снежный ком.
Если вы заболеете ОРВИ, то сочетание насморка, кашля и прочих респираторных чудес с аллергией может превратиться в триггер для астмы, и тогда случится приступ. Антигистаминные всё же могут иногда не оказаться в кармане. Медицина не зря придумала молекулярные тесты крови, которые помогут узнать, сможет ли АСИТ облегчить ваши страдания. Это более надёжный способ лечить аллергию (именно лечить, а не глушить симптомы).
Помимо профилактики астмы, мы также не допускаем расширения спектра аллергенов.
Итого
Сенсибилизация к пыли — штука не очень приятная, но мы научились с ней справляться. Если вы заподозрили у себя аллергию на пыль, то найдите хорошего аллерголога, который комплексно проведёт диагностику и при необходимости отправит вас на приём к другим врачам (ЛОР, стоматолог).
Лучшим методом диагностики будет ImmunoCAP. Если мы понимаем, что у вас аллергия только на грибок и шерсть животных, то рассказываем вам, как максимально оградить себя от этих аллергенов. Если находим сенсибилизацию к клещам домашней пыли, то назначаем АСИТ.
Не стоит медлить, если есть аллергический ринит и чувствительность к полевому клещу: это может привести к астме.
Если доберётесь до клиники, где я принимаю — «Наше время», — то говорите, что вы с Хабра: будет скидка 5 % на услуги (но не на препараты АСИТ).


