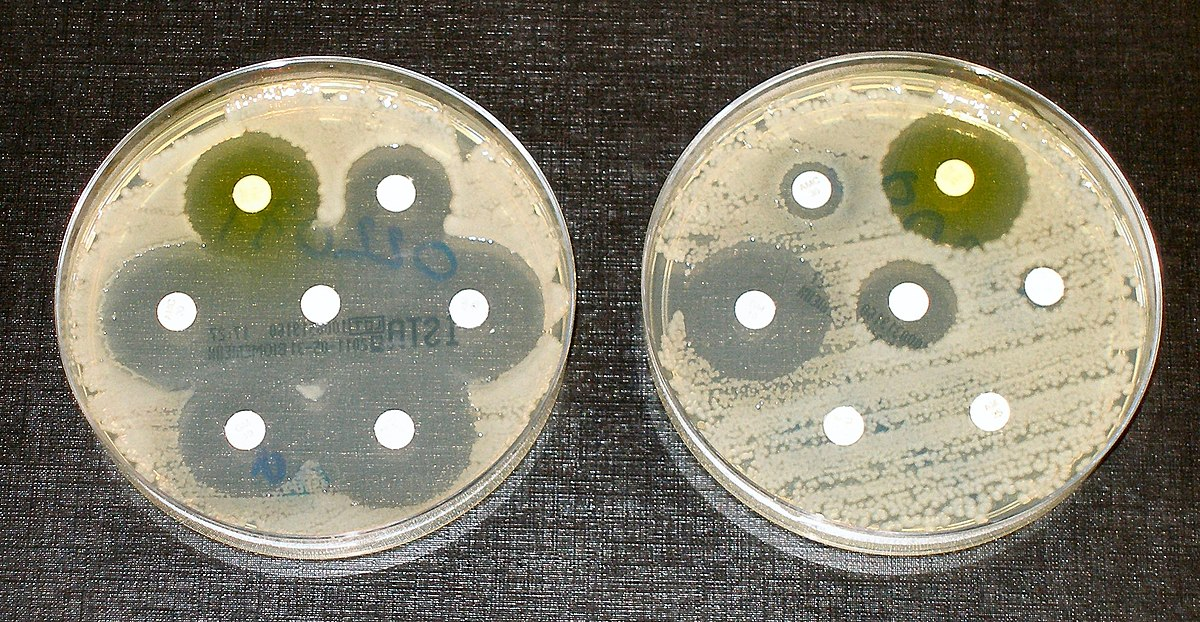
Колония бактерий и кружки с антибиотиками: три из семи работают, и это хорошо.
Биологи давно мечтали о сценариях конца света с участием суперинфекции, резистентной ко всему тому, что есть у нас в арсенале антибиотиков. Когда медицина бессильна против инфекции, как в 1353 году, может умереть от 30 до 60 % охваченной болезнью популяции.
За последние два года поменялось то, что COVID-19 так напугал людей, что они стали есть антибиотики в нереальных по былым меркам количествах.
Вышел прекрасный отчёт в «Ланцете» про то, что если в 2019 году из-за AMR (резистентности бактериальных инфекций к антибиотикам) умерло около 1,2 миллиона человек (и ещё около 4,95 миллиона по связанным с такими инфекциями причинам), то с тех пор человечество сделало большой шаг вперёд.
То же потребление азитромицина в России, по данным доклада от 4 июня 2021 г. «Антибиотикорезистентность как угроза национальной безопасности России», выросло больше чем в два раза. Возможно, это связано с тем, что он входил в протоколы лечения COVID.
Давайте ещё раз поговорим про то, что не так с антибиотиками.
Ликбез
- Антибиотик не действует на вирусы. Только на бактерии.
- Антибиотик не является обезболивающим. Он не помогает при болях.
- Антибиотик не помогает при воспалении.
- Антибиотик не является жаропонижающим.
Антибиотик (точнее, противомикробный препарат) может только убивать бактерии или подавлять их размножение, поэтому применяется для устранения бактериальной причины заболевания.
Если вы всё это знаете, то попадаете в довольно маленькую выборку жителей России. Например, 46 % наших сограждан в 2011 году были уверены, что антибиотики совершенно точно убивают вирусы.
Как тогда получается, что наше население потребляет их как конфеты?
Причин сразу несколько: это убеждение социума, поведение врачей, поведение аптек, поведение пациента. Рассмотрим каждую чуть подробнее.
Поведение врачей
К вам на приём попадает пациент с заболеванием, которое по симптомам может быть вирусным, бактериальным или ещё каким-то. Но бактериальное в дифференциальном диагнозе исключать нельзя.
Почему вы можете назначить антибиотик?
- Потому что не хотите терять время на поиски причины, ведь за это время пациенту может стать хуже. Лучше назначить сразу несколько лекарств, бьющих по всем возможным причинам, чем пробовать по одному. Вы можете сделать это из рациональных побуждений оценки риска (то есть готовой схемы решения Минздрава на такой случай исходя из диагностики), чтобы прикрыть себе задницу и не рисковать возможными осложнениями потом, либо потому, что вы не сможете пронаблюдать пациента дальше и не сможете поймать момент, когда нужно назначать антибиотики, если они необходимы. Я бы хотела сказать, что последнее в ОМС случается часто, но это, скорее всего, не так. Хотя пациенты тоже часто пропадают и не приходят на повторный приём.
- Потому что вы опасаетесь ассоциированной бактериальной инфекции. Азитромицин как раз входил в протокол лечения COVID-19 из-за возможного ослабления организма перед бактериями, вызывающими дыхательные инфекции, которые могли добить пациента после основного заболевания. Аналогично нет необходимости назначать антибиотик «на всякий случай», если вы контролируете состояние пациента постоянно.
- Вы назначаете антибиотик, потому что у вас нет подходящих методов диагностики, позволяющих принять решение достаточно оперативно. Например, нет в арсенале экспресс-тестов. Но даже в этом случае лучше всего воспользоваться клиническими рекомендациями по конкретной патологии.
- И потому, что пациент вас просит, а если вы не назначите антибиотик — напишет на вас жалобу.
Последнее случается достаточно часто, и под давлением — почти все врачи. Пациенты бывают прямо очень недовольны, если в назначении нет антибиотиков. Но к этому мы ещё вернёмся чуть позже.
Гораздо важнее поведение врача, ведь можно снизить количество назначаемых антибиотиков тем, что пациент отслеживается, и тем, что есть более быстрые методы диагностики.
Однако пациента очень сложно отследить. В случае ОМС-поликлиники у врача просто нет инструментов для этого. Никто не может гарантировать, что пациент придёт на следующий приём. Никто не может гарантировать, что пациент правильно поймёт инструкцию «Если появятся вот такие симптомы, то только тогда начинайте есть эти таблетки» и так далее. А если у пациента будут серьёзные осложнения, то виноват будет врач.
У нас платная клиника, но даже в нашей педиатрии родители очень часто просят назначать ребёнку антибиотики на первом приёме. Мы объясняем, почему именно нет, убеждаем и пользуемся наукой. Но у нас двадцать первый век на дворе, мнение соседки, которой помогло, гораздо важнее рациональной точки зрения, правильно? Заканчивается тем, что мы всё же отслеживаем пациента: младший медперсонал может звонить каждый день и оказывать функции поддержки, а при выходе за коридор нормальной картины выздоровления подключать врача. Естественно, делаем мы это не потому, что пациенты хотят сделать себе хуже, а потому, что правильнее назначать антибиотики по ситуации. Для этого мы следим за её изменением. Если ситуация изменится, то мама расскажет врачу на обзвоне, и он оперативно назначит дополнительное лечение или диагностику.
В арсенале нашего врача на вызове — тесты на частые возбудители вирусных и бактериальных заболеваний, Например, есть тест-полоски, позволяющие диагностировать наличие или отсутствие бета-гемолитического стрептококка группы А и таким образом исключить бактериальную инфекцию при боли в горле. Действуют они достаточно просто:
Стрептатест — это иммунохроматографический тест с мембраной, работающий по сэндвич-принципу. Антитело к антигену стрептококка группы А фиксируется в тестируемой области мембраны. Второе антитело к антигену стрептококка группы А соединяется с частицами пурпурного латекса и помещается ровно выше зоны погружения мембраны. Предварительно специфический антиген стрептококка группы А экстрагируется из мазка с помощью экстрагирующих реагентов. Затем нижняя часть тест-полоски опускается в экстрагирующий раствор. Специфический антиген стрептококка группы А соединяется с антителом, помеченным латексными частицами. Смесь передвигается через хроматографическую систему вдоль по мембране, и комплекс фиксируется в тест-зоне. Появление полосы пурпурного цвета в этой зоне обозначает положительный результат, в то время как её отсутствие обозначает отрицательный результат. Наличие пурпурной полосы в контрольной зоне обозначает, что тест выполнен правильно. Отсутствие этой полосы говорит о непригодности теста и неправильном выполнении анализа.
Практическое применение такое: педиатр выезжает к ребёнку на вызов, видит ангину, делает тест, если у него две полоски — вот антибиотики, кушайте на здоровье. Если полоска только одна — нужно наблюдать. Либо антител пока нет, либо вирусный генез, либо что-то ещё.
Даже если предположить, что врач всё сделал правильно и назначает антибиотики только по показаниям, дальше нас ждёт поведение аптек.
Почему важно соблюдать режим приёма
Если мы не создаём смертельную концентрацию для патогенных микроорганизмов, то просто искусственно выращиваем устойчивые штаммы.
Любой препарат нужно принимать строго по инструкции. Именно для описанных в инструкции режимов приёма проводились исследования по эффективности и безопасности. Для антибиотиков это особенно важно, сейчас расскажу почему.
Основная задача антибиотика состоит в том, чтобы убить патогенную микрофлору или подавить её возможность к размножению. Причём задача полного уничтожения до последнего микроба не ставится. Обычно считается, что критическая концентрация бактерий —
(колониеобразующих единиц). Если их количество ниже, то оставшихся растерзают макрофаги и другие иммунокомпетентные клетки.
Для максимальной эффективности нужно учесть несколько факторов:
- Какую концентрацию сможет создать антибиотик в инфицированной зоне? Какие-то антибиотики выводятся с мочой — их неплохо использовать при пиелонефритах. Какие-то хорошо накапливаются в костной ткани — будем использовать их при остеомиелитах.
- Чувствителен ли выделенный микроорганизм к выбранным антибиотикам?
- Как меняется концентрация антибиотика со временем? Это определяет период полувыведения в разделе фармакокинетики.
Третий пункт очень критичен. Возьмём для примера амоксициллин. Это полусинтетический пенициллин, который дополнительно защищён клавулановой кислотой. Клавулановая кислота блокирует бета-лактамазы бактерий и не даёт им эффективно разрушать бета-лактамное кольцо самого антибиотика. Даже если накормить пациента дозой, которая многократно превышает смертельную для бактерий, то через 12 часов она упадёт ниже подавляющей концентрации. Это критично, так как начнут выживать отдельные мутантные бактерии, нечувствительные к антибиотику. Мы своими руками запустим искусственный отбор.
Поэтому, чтобы гарантированно убить всех, нужно в течение всего курса поддерживать необходимую концентрацию. Для амоксициллина это означает приём каждые восемь часов. Вот тут хочу сразу предостеречь от классической ошибки: купив антибиотик в аптеке, не нужно принимать его сразу, как придёте домой. После расчётов может оказаться, что третья доза будет приходиться на четыре часа ночи. Лучше посчитайте заранее, чтобы было удобно.
Есть антибиотики и с более удобными для пациента режимами приёма — те же макролиды. У азитромицина период полувыведения может составлять 48 часов. В итоге условный отит можно вылечить однократным приёмом в день за пять дней. Безусловно, тут уже намного меньше вариантов накосячить со сроками приёма, а пациент с большей вероятностью будет соблюдать оптимальный режим введения препарата. Это проще. Обратная сторона в том, что мы не можем выбирать антибиотик, отталкиваясь только от удобства приёма.
Аптеки и антибиотики
Антибиотики вообще-то — рецептурные препараты, то есть их можно купить только при наличии специального документа от врача. Это рецепт, и не просто «назначение» или «рекомендация по лечению» на бумажке с товарным названием препарата, а вполне конкретный медицинский рецепт на бланке с латинским названием действующего вещества и печатями.
Тем не менее их можно купить. С 2018 года с этим сопряжены некоторые сложности, но стоит вам перейти дорогу и попасть в другую аптеку — скорее всего, получится. Строгого контроля нет, и он аптекам совершенно не нужен.
Потому что аптеки заинтересованы в том, чтобы вы покупали. Не выздоравливали, а именно покупали. То есть здоровый человек мешает их бизнесу, а вот болеющий постоянно помогает.
Первое следствие — если вы попросите антибиотик, то им выгодно его продать. Санкции за это есть, но они явно не покрывают возможную прибыль от этого действия. А прибыль там далеко не в самом антибиотике, а в сопутствующих продажах: вот вам пробиотики на время приёма (обязательно купите, да-да-да!), вот вам витаминки, вот вам от желудка, если вы добьёте свою кишечную флору, а вот вам чудо-сахарок, который тоже очень помогает в такой комбинации.
Второе следствие — это рекомендации. Увы, но наше население часто лечится не у врача, а у консультанта аптеки. «Что-то у меня живот болит, какой антибиотик взять?» — частый вопрос. Посмотрите, как спрашивают совета мигранты в аптеках: они вообще часто лечатся только там. Посмотрите вообще, как работает аптечный рынок и какие у него цели, и вы очень многое поймёте.
И всё это совершенно нормально и даже благостно воспринимается населением, потому что у нас есть особенности социума.
Особенности социума
По какой-то причине антибиотики считаются чуть ли не универсальным ответом на любое недомогание. Это исторически сложившийся стереотип, и я не знаю его точных причин. Но следствие в том, что, когда человек чувствует себя плохо, он зачастую начинает пожирать аптечку вместо похода к врачу. И сразу за обезболивающими у него там именно противомикробные препараты.
Проблема — в грамотности населения и культуре бессистемного самолечения. Раньше это был медвежий жир, чей-нибудь помёт и какие-нибудь ритуалы вплоть до уринотерапии и засовывания огурцов в разные отверстия с целью получить силу земли. Теперь — антибиотики.
Есть ещё проблема в совершенно потрясающем наивном непонимании, как лекарства работают. Если что-то помогло вашим родственникам (либо они думают, что помогло), то вам посоветуют то же самое. Эти советы очень быстро распространяются по социуму и обеспечивают продажи не только относительно безопасных фуфломицинов, но и «боевых» антибиотиков.
Ещё я встречала случаи вплоть до того, что ребёнок получает рецептурный препарат, который мама покупает в тройном количестве и даёт есть всей семье, чтобы всем было здоровее.
И что-то мне подсказывает, что если лишить народ права покупать лекарства просто так, когда захочется, то это вызовет серьёзные недовольства.
В итоге при сочетании этих трёх причин в цепочке просто нет никого, кому было бы интересно ограничить, а не увеличить потребление антибиотиков.
Персональная и общая биобезопасность
В биобезопасности самое важное то, что общая задача требует усилий от тех, кто прямо не заинтересован в результате здесь и сейчас. История с COVID доказала, насколько невероятно нерациональные поступки способны совершать как отдельные индивидуумы, так и группы.
С антибиотиками история такова: если лично вы ограничиваете их потребление, то немного увеличиваете шансы на то, что лично в вас не выведется антибиотикорезистентный штамм. Ну или сильно увеличиваете после пятой смены антибиотика, когда уже есть все шансы записаться в те 1,2 миллиона человек, сильно недооценивших диагноз AMR.
При этом, если вы просто потребляете антибиотик от случая к случаю в развлекательных целях, ваши личные риски, конечно, растут, но куда сильнее растут риски общества. Вы можете обучить «свои» бактерии сопротивляться конкретной молекуле, затем они попадут куда-то дальше, там их популяция приобретёт ещё одно свойство, потом — ещё и ещё, и вот уже где-то в конце цепочки нас ждёт суперинфекция. С очень малой, но ненулевой вероятностью. А лично на вас это влияло мало.
Чем чаще применяется антибиотик, тем выше вероятность, что у пациента штамм бактерий с резистентностью. Это касается как всей планеты в целом, так и отдельных регионов. Например, во Франции часто прописывают пенициллиновый ряд, поэтому там шансы на резистентность именно к пенициллинам выше. В Германии — макролиды, там соответственно бактерии прекрасно подготовлены к этому типу угрозы. В некоторых странах Африки отлично работают дорогие антибиотики, потому что местные жители просто не могут себе их позволить. В каждом городе и у каждой социальной группы может быть свой профиль резистентности к, казалось бы, одним и тем же микроорганизмам.
Поэтому есть антибиотики резерва: их дают, только когда ничего другое уже не помогает.
Чем реже вы применяете антибиотик, тем менее резистентны к нему популяции бактерий. То есть даже если популяция приобрела свойство защищаться от какой-то конкретной угрозы спустя тысячи поколений, когда это свойство не влияет на отбор, то оно может быть утеряно или ослаблено. Поэтому некоторые антибиотики в больницах выводятся из обращения, чтобы затем вернуть их через несколько лет, но, возможно, гораздо лучше было бы делать это координированно и чуть более глобально.
Каждый новый антибиотик означает ещё один шанс против суперинфекции, поэтому не выпускается в широкое применение, а фактически попадает в резерв. Точнее, должен. Но это совершенно невыгодно фармкомпаниям, у которых и так средства вполне могут окупаться до 28 лет, в частности, и поэтому частота открытия новых молекул снизилась.
А знаете, где антибиотики используются огромными партиями? В сельском хозяйстве! У микробиологов даже есть анекдот:
— Мама, мама, а почему куриный бульон такой полезный при ангине?
— Потому что в нём много антибиотиков, доча.
Животных нужно разводить в огромных плотно живущих колониях (как те же птицефабрики), где всегда есть риск не только развития инфекции (с последующими огромными финансовыми потерями), но и мутации этой инфекции (более характерной для нестабильных вирусных вариантов, конечно). Поэтому животных, если это разрешает местное законодательство, «упарывают» антибиотиками чуть ли не до токсических доз. А если законодательство ограничивает применение антибиотиков — не волнуйтесь: они получают их прямо с кормом.

Колистин — антибиотик самого последнего резерва.
Короче говоря, пока врачи изо всех сил стараются назначать антибиотики только после посева на чувствительность, пока сохраняют наиболее мощные варианты для больных с тяжёлым септическим процессом, фермеры льют канистрами колистин своим курочкам от поноса. Вот, например, замечательная цитата:
Таким образом, препараты ******* (колистин и тилозин) и ******* (колистин и китасамицин) имеют более широкий спектр антимикробного действия, что позволяет предотвратить как желудочно-кишечные, так и респираторные заболевания телят.
Действительно, что может пойти не так при регулярном применении колистина с макролидами? Стоки животноводческих ферм с микрофлорой, резистентной ко всему подряд, благополучно попадают в сточные воды, которые не всегда правильно обеззараживают.
А потом появляются внезапные мутантные штаммы вроде кишечной палочки серотипа O104:H4, которая в 2011 году вызвала вспышки тяжёлой геморрагической диареи. К основным группам антибиотиков бактерия оказалась нечувствительна.
К счастью, тут мировое сообщество договорилось о том, что антибиотики для ветеринарии и для людей пересекаются мало. То есть инфекция, выкашивающая курочек, будет условно безопасна для нас.
Мы все умрём, доктор?
Последняя пандемия ещё раз показала нам нашу беззащитность перед теми проблемами, с которыми рано или поздно сталкивается любая крупная популяция в дикой природе. Это естественный отбор, регуляция численности и всё прочее. Грустно только понимать, что можешь попасть в этот самый сегмент «отбракованных» особей. И если с вирусной пандемией мы уже живём несколько лет, то с массовыми вспышками опасных бактериальных инфекций, нечувствительных к антибиотикам, мы ещё не столкнулись. Пока. Риски этой угрозы растут с каждым днём, а прогнозы не становятся более позитивными.
Текущие AMR-штаммы в России легче всего встретить в больницах. Полирезистентная синегнойная палочка, например, водится в реанимациях, состояние которых сильно ухудшилось с повышением нагрузки на них из-за COVID.
Принципиального ответа на угрозу нет: бактериофаги проигрывают по соотношению эффективность/безопасность антибиотикам, и резистентность к ним развивается ещё быстрее, а новые перспективные методы ещё не готовы.
Что можно делать?
В первую очередь — понять, что это не шутки, и зашевелиться. Нужно ограничивать получение антибиотиков населением (это и повышение грамотности, и работа с врачами, контроль и аптек, и сельского хозяйства), развивать методы более быстрой и точной диагностики, делать больше исследований по мониторингу ситуации в регионах и группах, повышать биобезопасность больниц, развивать вакцинацию от бактериальных угроз (вы давно обновляли свои вакцины, например?), иначе мотивировать фармкомпании вкладываться в разработку новых антибиотиков. Но всё это в комплексе — пока ещё научная фантастика.
Так что будет, наверное, обидно погибать от сочетания святой простоты, наивной глупости, недооценки рисков и от «а я вам говорил».
