
Тело человека похоже на машину – для работы ему требуется постоянная подзаправка и техническое обслуживание. Большая часть этих процессов происходит без нашего участия – разве что мы выбираем, что съедим сегодня. Однако бывают времена, когда в результате несчастного случая, заболевания или старения автоматические процессы починки нашего тела перестают справляться со своей задачей, делают что-то неправильно или просто отказывают.
Большинству читателей, вероятно, известно, что у ящериц может отрастать хвост, если морскую звезду из числа некоторых видов разрезать на кусочки, каждый из них регенерирует в полноценную морскую звезду, а аксолотль способен выращивать как конечности, так и части мозга. У людей тоже есть потрясающая способность к регенерации – хотя в основном только у печени. Она может отрасти обратно даже после удаления трёх четвертей.
Регенеративная медицина стремится либо включить восстановительные процессы в повреждённых тканях, либо заменить повреждённые органы и ткани другими, выращенными отдельно при помощи генетического материала пациента. Мы можем прийти к будущему, в котором органы на замену всегда будут доступны, а многие травмы превратятся из необратимых во временные – включая и паралич.
Всё начинается со знаний
С начала XX века, когда появление новых технологий позволило нам изучить микромир гораздо детальнее, наш уровень понимания физиологии человека и животных в целом заметно подрос. Хотя эмпирическая медицина началась ещё в Шумерской цивилизации в III веке до н.э. [на самом деле даже неандертальцам уже были известны лекарственные травы – прим. пер.], общее понимание процессов и компонентов, обеспечивающих функционирование тела, пришло гораздо позже.
Впервые ДНК изолировал в 1869 году Иоганн Фридрих Мишер, но структуру макромолекулы описали лишь в 1953-м. Это открытие заложило основы молекулярной биологи, пытающейся разобраться в молекулярной основе биологических процессов. Текущий момент похож на переход в физике от классической механики к квантовой – он перемещает наше внимание с макроскопических наблюдений на фундаментальное понимание основ этих наблюдений.
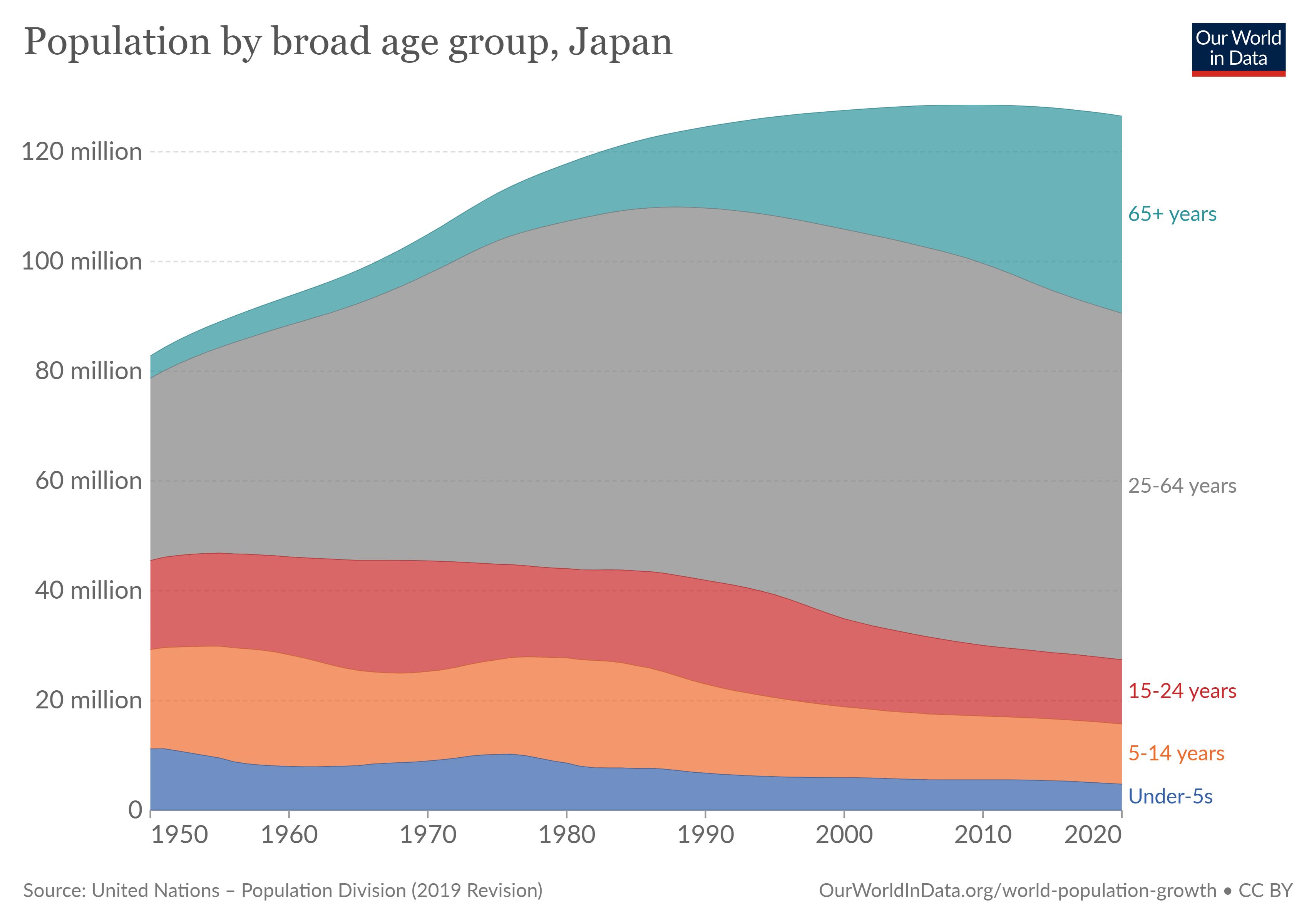
Возрастное деление японского населения
Всё это позволило нам значительно расширить знания о том, как тело реагирует на повреждения и о молекулярных основах регенеративных процессов, а также о том, почему люди не могут заново отращивать конечности. В 1999 году Уильям Хэзелтайн придумал термин «регенеративная медицина», а в 2001 году написал статью о том, как он её себе представляет. Она должна работать не только с травмами при несчастных случаях и болезнях, но и с возрастными изменениями. Это должно будет помочь нам в борьбе с надвигающимся демографическим кризисом, поскольку средний возраст мировой популяции продолжает расти.
Передний край регенеративной медицины в 2015 году был описан в статье Анджело Мао и других. Там описаны методы искусственного выращивания тканей и органов, а также стимуляция внутренних способностей к регенерации. В статью входит и описание биомедицинских методов выращивания тканей, поскольку эта тема широко пересекается с регенеративной медициной. Несмотря на значительные временные и денежные ресурсы, необходимые для вывода регенеративной медицины на рынок, Мао с командой перечисляют продукты, одобренные на тот момент управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA):
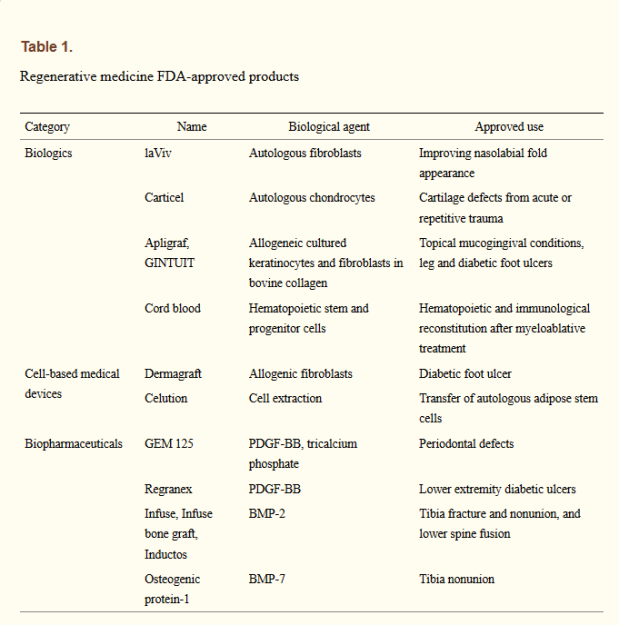
Это были, конечно, не волшебные пилюли, однако они доказывали эффективность выбранных подходов, и демонстрировали эффективность не хуже той, что уже была у существующих. И если часть стратегии применения состоит в том, чтобы доставить клетки в повреждённую часть организма, где они могут заняться восстановлением, то другая важная часть требует создания внеклеточного матрикса (extracellular matrix, ECM). Это важнейшие структуры многих тканей и органов тела, не только обеспечивающие поддержку клеток, но и играющие роль в росте и регенерации.
Однако ECM состоят не из клеток, и поэтому рассматриваются, как «медицинские устройства». Они играют роль в заживлении кожи с предотвращением появления шрамов, а также участвуют в другом привлекательном аспекте регенеративной медицины: выращивании органов и частей тела «в пробирке» с помощью клеток самого пациента. К примеру, Мейз мл. с коллегами в 2010 году сообщают о 19-летнем морском пехотинце США, которому взрывом оторвало мышцы на правом бедре. Через четыре месяца после того, как ECM, извлечённые из подслизистой оболочки свиньи, были имплантированы ему в повреждённую область, был зафиксирован рост мышечной ткани.
Важной областью исследования в данном случае является разработка синтетических поддерживающих конструкций, похожих на ЕСМ. Их наличие ускорит процесс регенерации, облегчит его и придаст ему гибкость. На синтетических поддержках гораздо легче выращивать более крупные структуры «в пробирке» — а именно это требуется для выращивания таких органов, как почки, сердца и прочее. В идеале эти органы нужно будет выращивать из индуцированных плюрипотентных стволовых клеток (иСК) – собственных клеток пациента, возвращённых к неспециализированному состоянию.
Замена запчастей
Вряд ли удивление вызовет тот факт, что область, объединяющая практически все науки, относящиеся в той или иной мере к человеческой биологии, оказывается непростым делом. Одно дело – изучать работающую систему, другое – вырастить такую с нуля. Конечно, здорово было бы иметь доступ к неограниченному количеству органов на замену, которые можно было бы выращивать из иСК – но сложность строения органов пока не даёт нам этого сделать.
По сути, чем проще устроен орган, тем легче вырастить его в пробирке. В идеале он должен состоять из клеток одного типа и радостно делиться в какой-нибудь питательной среде без ЕСМ. Привлекательной целью видится, например, роговица – количество людей в списке ждущих трансплант роговицы значительно превышает количество доноров.
В обзорном отчёте Мобараки и др. 2019 года рассматриваются различные одобренные варианты замены роговицы и всяческие новые методы. Хотя искусственные роговицы существуют уже много лет, у них есть множество проблем, связанных с биосовместимостью и другими вещами, из-за чего их нельзя использовать долгосрочно. Недостаток донорских роговиц считается серьёзной проблемой. На сегодня регенеративная медицина сфокусировалась на использовании стволовых клеток из лимба роговицы (limbal stem cells, LSC). Это многообещающее направление по исправлению дефектов поверхности глаза изучается с 1977 года.
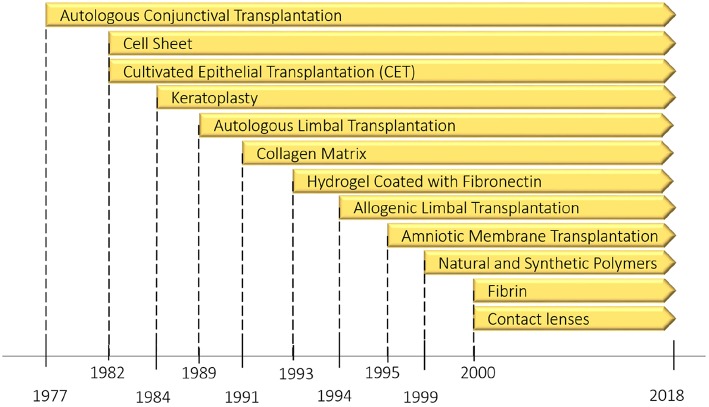
Эволюция изучения области восстановления поверхности глаза
LSC играют свою роль в процессах регенерации роговицы и дают фундамент либо для выращивания роговицы на замену, либо для восстановления повреждённой роговицы, с добавлением ЕСМ по необходимости. Это можно делать в комбинации с подавлением местного иммунного ответа, что может вызвать естественное заживление. Однако до того, как появятся одобренные FDA методы восстановления роговицы на месте или замены её на выращенную в пробирке, придётся провести ещё множество дополнительных исследований.
Сходным образом развивается область разработки искусственной кожи. К счастью, у пациента обычно достаточно своей кожи, которую можно пересадить. И всё равно разработка искусственных заменяющих кожу материалов (engineered skin substitutes, ESS) выглядит предпочтительнее. Такой подход не предполагает удаления кожи пациента в другой месте и ограничивает шрамирование. В процессе создания искусственной кожи коллагеновые ЕСМ помещаются на рану, с возможным добавлением кератиноцитов (основных клеток кожи), ускоряющих закрытие раны.
В работе 2015 года под руководством Цераниса было описано, как опорная конструкция для клеток помогает регенерации кожи. Это подтверждает свидетельства, упомянутые в других исследованиях, что прилипание клеток к ЕСМ – необходимое условие для их роста и развития. Последние открытия, судя по всему, решают проблему формирования волосяных фолликул и нервных окончаний.
Сделать предстоит ещё многое
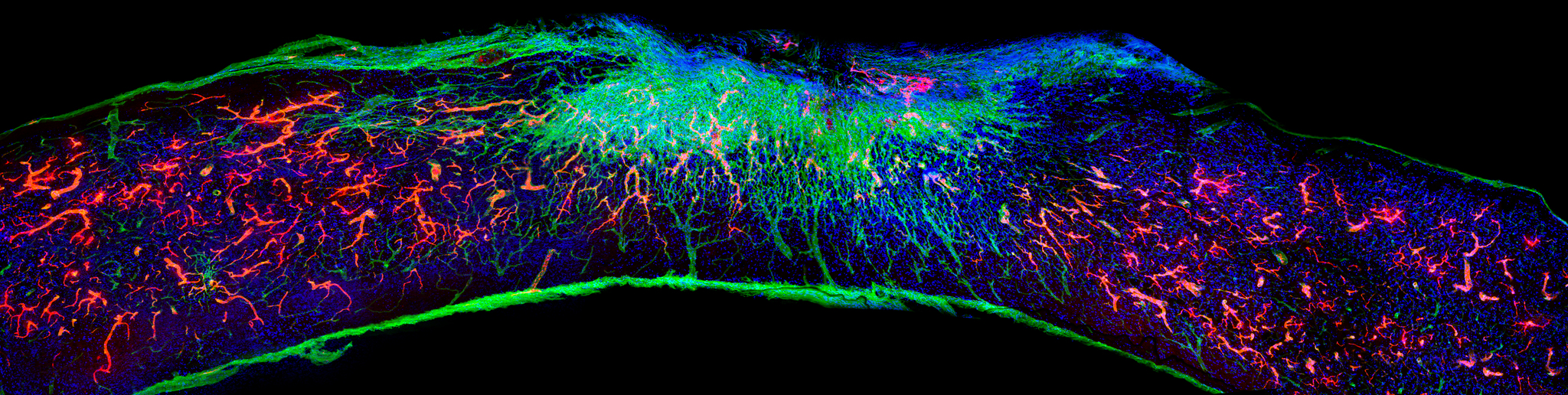
Лечение продольного участка спинного мозга при помощи биоактивной терапевтической поддерживающей конструкции. Внутри поврежденной ткани заново отросли аксоны (красные).
Судя по всему, пройдёт ещё много времени до тех пор, пока мы сможем вырастить пациенту сердце на замену из его собственных иСК. В последнее время исследования в основном концентрируются на удалении клеток с существующего сердца с последующей заменой их на клетки пациента (Галвес-Монтон и др., 2012). Если удастся создать искусственную опорную конструкцию и заселить её клетками, полученными из иСК пациента, это будет отличным вариантом лечения.
Возможно, пока проще будет превратить в стандартную процедуру отрастание нервов в спинном мозге после его повреждения. В статье Альварес и др., 2021 (пресс-релиз) описываются последние достижения в области искусственных опорных структур, способствующих регенерации нервов и кровеносных сосудов и уменьшающих образование шрамов. Работа даёт надежду на то, что когда-нибудь травмы спинного мозга можно будет полностью восстанавливать.
Если вернуться к аналогии с машинами, то человеческое тело больше похоже не на автомобиль или станок, а на гаджет со сложными электронными схемами и компонентами, собранный на коленке. Такой уровень сложности требует более глубокого уровня понимания и более продвинутых инструментов – тогда восстановление будет эффективнее, а результаты – лучше.
Однако регенеративная медицина уже спасает жизни, допустим, пострадавших от ожогов людей, и улучшает жизни бесчисленного количества других. И в процессе того, как исследования будут превращаться в рабочие методы лечения, мы будем постепенно переходить от «вам придётся научиться жить с этим» до более оптимистичного «подождите какое-то время, пока не отрастёт обратно» — будь то раненый ветеран войны или жертва несчастного случая.


