Даже у близнецов вероятность одинакового иммунитета стремится к нулю
Если ребёнок часто болеет, не надо думать, что виноват обязательно иммунитет.
Иммунитет формируется средой, а гены задают возможные границы формирования. Близнецы будут иметь совершенно разный набор иммунных реакций к совершеннолетию: один в три года пожал кошке лапу на прогулке, а второй нет, у кого-то обучение системы пошло по другим шаблонам и захватило другие сигнатурные белки патогенов, а у другого — нет (и при мутации того же вируса гриппа обучение первого не пригодилось), кто-то налегал на кашу, а кто-то пробовал все окрестные фрукты с деревьев и так далее.
Практический итог — у двух детей в семье будет очень разный иммунитет. К нам часто приходят родители и просят назначить какую-то терапию ребёнку, который в соплях каждый месяц. Притом что второй не заражается. Их пугает, что у «более сопливого» проблемы с иммунитетом.
Это не так.
Не нужно паниковать (по крайней мере, до гнойных осложнений насморка).
Давайте поговорим, как вы можете повлиять на иммунитет, понять, когда всё же надо к врачу. И как распознать реальный иммунодефицит.
Что такое иммунитет
Иммунитет — сложная и до конца не изученная система. Пожалуй, самая сложная система организма, которая развивается нелинейно, работает 24/7 и не даёт нам развалиться от простуды, пореза пальца или вирусного паротита. Её главная функция — распознавание чужеродных агентов и удаление их из организма, то есть выработка антител и запуск иммунного ответа. Упрощая, иммунитет — это устойчивость организма к инфекции.
Иногда бывает, что у человека вообще нет никакой защиты перед вирусами. Тогда мы говорим о тяжёлом комбинированном иммунном дефиците, с ним рождается примерно 1 человек на 100 тысяч. И таким людям действительно плохо. Микроб на ручке двери может спровоцировать глобальный сбой в организме и уложить человека в больницу в лучшем случае на пару недель.
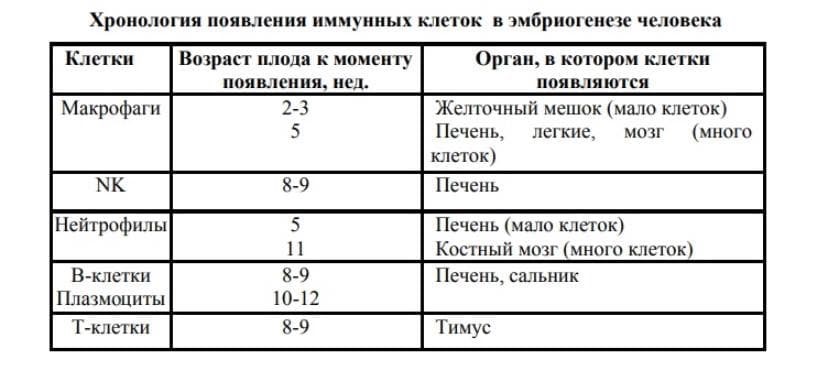
У людей без этого заболевания иммунные клетки созревают в костном мозге, тимусе и селезёнке, а потом путешествуют по всему организму и проверяют, всё ли ок. И если замечают, что что-то пошло не так, начинают палить из всех орудий. Фагоциты «съедают» бактерии, система комплемента разрушает бактерии, натуральные киллеры вводят в них разрушающие вещества; цитокины передают информацию о воспалении или инфекции в организме, антигенпрезентирующие клетки выставляют наружу пептиды, которые являются частью вируса. В общем, начинается тотальная борьба с инфекцией.
Причём в будущем, если иммунитет встретится с подобными инфекциями, он будет знать, как защищаться. Скажем, если на решение кори или краснухи в прошлый раз ушла, условно, пара недель, то, столкнувшись с ней во второй раз, маловероятно заболеть повторно. Именно поэтому мы обычно не болеем ей по второму кругу, а если болеем, то в более лёгкой форме.
Это касается не всех вирусных инфекций. ДНК-вирусы умеют сохранять стабильные формы и более-менее повторяемы. РНК-вирусы же обычно примитивны и не сильно расстраиваются, если от них внезапно отваливается кусок или, наоборот, захватывается что-то лишнее из генома хозяина, то есть они очень быстро и случайно мутируют, проходя через разные организмы. В итоге это приводит к тому, что при слишком больших различиях между «старой версией антител» и новой белковой структурой вируса иммунной системе приходится начинать сначала процесс обучения. А в редких случаях некорректные антитела могут даже усилить инфекцию.
К слову, COVID-19 — как раз РНК-вирус.
Врождённый и приобретённый иммунитет
При рождении человек получает набор простых защитных мер, который мы называем врождённым иммунитетом человека. Это базовые правила, позволяющие находить простые шаблоны, которые не встречаются в клетках хозяина. То есть мы с рождения умеем проводить различия между, условно, клетками животных (нашими) и клетками растений. Также у нас есть защитные барьеры от бактерий на слизистых и естественные киллеры, умеющие выделять в поступающих в организм веществах «не наше» и убивать его. То есть, например, речь про очищение еды от наиболее часто встречающихся в ней ненужных бактерий.
Эта система очень эффективна, но очень проста. Для того чтобы адекватно отвечать на угрозы внешней среды, нужно развивать приобретённый иммунитет, то есть обзаводиться комплексами антител на разные, сложные для первого набора систем, инфекции.
У младенца в организм поступает часть уже готовых антител матери, что даёт некоторую защиту в первый период, когда система ответа вообще не готова.
Далее иммунная система активно формируется в первые годы жизни. Причём чем стерильнее среда, в которой растёт ребёнок первые 2-3 года, тем выше риск развития аллергий и аутоиммунных заболеваний во взрослом возрасте, когда иммунные клетки начинают бомбить по своим же. Подробнее о том, почему лучше жить в деревне, мы разбирали вот в этом посте про аллергию.
Врождённый иммунитет начинает формироваться на первых неделях внутриутробного развития и передаётся от родителей на генном уровне. Здесь мы получаем лейкоцитарные антигены, они же гены совместимости, уникальные, как отпечатки пальцев (именно из-за них люди по-разному реагируют на одни и те же инфекции), а также набор из макрофагов, натуральных N-киллеров, цитокинов, АРС-клеток. Именно клетки врождённого иммунитета первыми реагируют на вирус, попавший в организм. Если клетки адаптивного иммунитета «видят», что без них ситуацию не решат, они вступают в борьбу.
В эволюционном плане адаптивный иммунитет, хотя молодой (он появился только у позвоночных) и более точный, но медлительный. Чтобы запуститься, ему нужна конкретная цель и время, иногда 5–7 дней, и ещё время на самообучение.
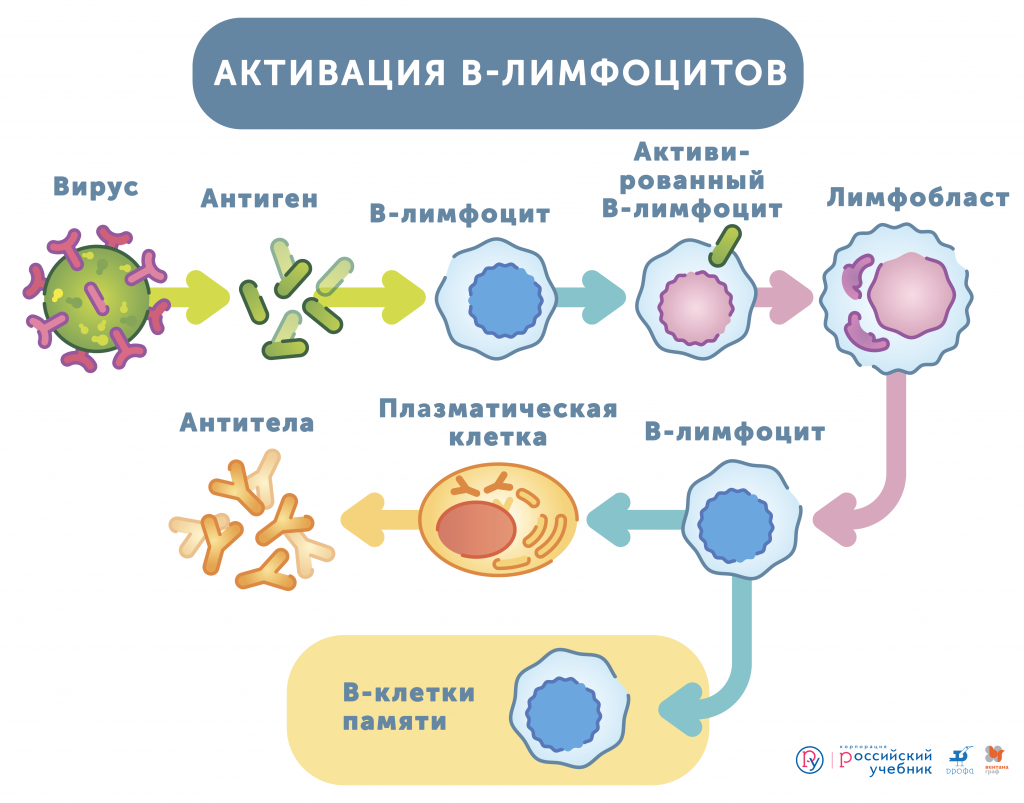
В отличие от врождённого иммунитета, который задействует лейкоциты, адаптивный связан с лимфатической системой. Здесь мы говорим о Т- и В-лимфоцитах, которые могут производить более 100 млн видов антител.
Формирование адаптивного иммунитета во многом связано со средой, в которой развивался организм.
Периоды формирования иммунитета ребёнка
Иммунная система формируется до более-менее приемлемого состояния примерно на протяжении 15 лет, от рождения до окончания полового созревания. Это как раз тот самый адаптивный иммунитет, от которого будет зависеть, как будет болеть тот или иной ребёнок. Здесь выделяют следующие важные этапы:
- Первый критический период (28 дней);
- Второй критический период (3–6 месяцев);
- Третий критический период (2-й год жизни);
- Четвёртый критический период жизни (4–6 лет);
- Пятый критический период (подростковый возраст: у девочек – 12–13 лет; у мальчиков – 14–15 лет).
Почему первые 28 дней жизни ребёнка так важны?
Во-первых, когда дети находятся в утробе матери, они находятся в стерильной среде. И если предположить, что с беременностью было всё хорошо, они никогда не подвергались воздействию бактерий. Однако, когда ребёнок рождается, он начинает вступать в контакт с кучей бактерий, которые затем начинают жить на слизистой его носа, горла и кишечника.
Во-вторых, на этом этапе у новорождённого иммунитет ещё незрелый и функционирует в основном за счёт материнских антител, полученных через плаценту или молоко (позже). Это так называемый пассивный иммунный ответ.
Почему болеет ребёнок, который сидел дома?
Очень часто к нам приходят с месячным ребёнком, который заболел. Спрашивают: «Как же так? Он у нас дома. Мы никуда не ходим». Или «О боже, почему мой ребёнок такой слабый? Почему он так часто болеет?» При этом есть старший ребёнок, который ходит в школу или детский сад. Соответственно, мы объясняем, что это абсолютно нормально, потому что своего иммунитета как такого у него пока нет. И уж точно мы не можем говорить сейчас, что иммунитет сломан.
Обычно у младенцев на этой стадии есть две проблемы. У них не очень хорошо с нейтрофильными реакциями. Способность нейтрофилов в том, чтобы проникать в очаги инфекций и убивать бактерии. И поэтому дети восприимчивы к бактериальным инфекциям, к условно патогенной микрофлоре, атипичной микрофлоре, к кожным бактериальным инфекциям. У них всё это тяжелее проходит, чем у детей постарше. Плюс в этом возрасте дети не очень хороши в создании иммунных реакций на бактерии, которые содержат полисахариды или сложные виды сахарных покрытий, например, пневмококк или менингококк.
В 3-6 месяцев материнские антитела у ребёнка постепенно разрушаются. Полностью они утрачиваются к полутора годам. При этом начинают вырабатываться собственные иммуноглобулины М. С их помощью организм начинает защищать себя сам. По сути, это переход от пассивного иммунного ответа к формированию собственного пула B-лимфоцитов памяти, которые будут хранить «рецепт» производства нужных иммуноглобулинов.
Именно поэтому в период активного формирования иммунной системы важно познакомить организм ребенка с наиболее опасными для него патогенами. Безопасный способ это сделать – вакцинация. Коклюш или полиомиелит в виде дикого штамма некоторые дети либо не перенесут, либо останутся тяжёлыми инвалидами.
Опять же, человечество выработало оптимальную схему обучения опасным инфекциям, чтобы минимально подвергать риску организм ребёнка. Эта схема получила реализацию в виде календаря вакцинаций, о принципах которого, наверное, стоит рассказать отдельным постом.
Детсад
В 2 года, когда ребёнок обычно начинает ходить в сад, спектр возможного взаимодействия с патогенами расширяется, вирусная нагрузка растёт. Чаще всего дети в этом возрасте начинают болеть больше обычного. И здесь мы можем уже заметить иммунодефицитные состояния, признаки аллергических заболеваний. Вначале синтезируется IgM как временное решение. Так организм давит первичную, незнакомую инфекцию. Затем, в течение нескольких недель нарастают титры IgG к чужеродному белку, а IgM падает до нуля через 3–5 недель после контакта. В течение полугода остаются только наиболее эффективные антитела (это довольно сложный процесс, но можно представить, что они оптимизируются). Поэтому так хорошо работает буст вакциной через 6 месяцев: он позволяет «провести учения» среди этих оптимизированных антител и отобрать лучшие из лучших — спецназ мира иммунитета. Многие вакцины трёхфазные именно по этой причине.
Но в это же время система местного иммунитета по-прежнему остаётся неразвитой, дети чувствительны к вирусным и микробным инфекциям, особенно лор-органов, органов дыхания.
На этом этапе у детей могут быть постоянные риниты. Это связано с тем, что секреторные иммуноглобулины А только-только начинают вырабатываться.

С 4–6 лет иммунитет ребёнка функционально и структурно начинает напоминать иммунитет взрослого, у него появляется способность обучаться. Это значит, что при встрече со знакомым вирусом, если он не мутировавший, ребёнок либо не заболеет, так как у него есть память — антитела, либо заболеет в более лёгкой форме. Это могут быть какие-то минимальные проявления: например, просто красное горло и лёгкий насморк, без температуры.
Последний критический период — это период полового созревания. Здесь окончательно формируется сильный или слабый тип иммунного ответа. И хотя никаких новых типов иммуноглобулинов тут не образуется, удар на иммунную систему идёт за счёт гормональных перестроек. Также на этом этапе на иммунитет крепко влияют разные увлечения подростков вроде курения, алкоголя и всяких жёстких диет. Как следствие, ослабляется защитная функция организма.
Давайте уже про старших и младших
Все дети болеют по-разному, даже если они из одной семьи. Мы не можем утверждать, кто из детей будет болеть меньше/больше, старший или младший, потому что у них у обоих до конца не сформирована иммунная система. Они могут болеть в равной степени. Вероятно, у старшего ребёнка, уже более обученный иммунитет, потому что он уже прошел некий период адаптации. Поэтому в некоторых случаях он может болеть реже, но опять-таки всё индивидуально. Есть семьи, в которых два ребёнка: один ходит в школу, а другой в садик, — и они всё равно одинаково болеют. Если старший не заболевает, скажем так, от школьной инфекции, то он заражается от младшего ребёнка, который что-то принёс из сада, и наоборот.
Классический случай — когда ребенок не ходит в садик, а потом начинает «обучаться» в школе, болея каждые две недели.
Когда паниковать
На самом деле нет какой-то фиксированной нормы по заболеваемости. Как я уже говорила, на этапе формирования иммунного ответа болеть каждый месяц это нормально. Скорее, норма тут не в количестве раз. А в том, какой характер у заболевания, как оно протекает.
Принято считать, что взрослому болеть два-три раза в год нормально. Это связано с сезонным подъёмом заболеваемости, например, с эпидемиями гриппа осенью и зимой. Летом можно заразиться какой-то нетипичной микрофлорой, нетипичными паразитами на отдыхе, которых у нас, например, нет.
Что касается детей, то иммунная система у всех формируется по-разному. И тут нужно говорить про каждого конкретного ребёнка. Потому что если у него, допустим, лёгкие сопли, но при этом не нарушено общее самочувствие, то это не причина для паники. А если у ребёнка каждое простудное заболевание осложняется пневмонией, то это повод обследоваться на наличие иммунодефицитных состояний.
С чего начнём
Если ребенок часто болеет, первое, что мы делаем, – проводим комплексное обследование.
Наиболее важной подсказкой часто является семейная история. Поэтому мы довольно тщательно собираем анамнез, в том числе наследственный. Смотрим, что у родителей, бабушек, дедушек.
Если есть ещё один член семьи, у которого в молодом возрасте были необычные инфекции, аутоиммунные заболевания или рак, то, возможно, ребёнок унаследовал эту проблему. Выясняем, какие жалобы есть параллельно. И исключаем все очаги инфекции. Бывают хронические очаги, это не то чтобы нормально, но часто встречается уже с малых лет.
Здесь существуют минимальные анализы: скрининг на кишечную группу, посевы, биохимический анализ крови и клинический анализ крови. Смотрим, что там с нейтрофилами, лимфоцитами и так далее. Очень сильно, проще говоря, оцениваем баланс сил в организме: тратит ли он ресурсы, пытаясь победить что-то внутри себя. Когда мы исключили возможные очаги инфекции, ребёнка смотрит стоматолог. Бывает, что очаг инфекции скрывается в ротовой полости, когда там невылеченные зубы, например.
Когда идти к иммунологу
Сюда доходит существенно менее 1% детей, потому что обычно проблема не в иммунодефиците, а в «оттягивании» ресурсов организма на решение какой-то проблемы, которую можно вылечить.
Когда мы убеждаемся, что очагов инфекции нет, и в целом всё хорошо, можно уже рекомендовать консультацию иммунолога, который назначит необходимый план обследования, чтобы выявить первичный иммунодефицит. Сюда может входить УЗИ лимфатических узлов, в каких-то случаях биопсия и т.д.
Первичный дефицит включает группу наследственных заболеваний, в результате которых снижается способность иммунной системы эффективно реагировать на патогены. Это значит, что на каком-то промежутке нарушился иммунный ответ и иммунная система не может функционировать как надо. Это может быть дефицит В-клеток, Т-клеток, или дефициты путей цитокинов.
Если ребенок растёт и развивается по возрасту, а инфекции проходят без назначения сложных схем антибактериальной терапии, то маловероятно, что это иммунодефицит.
Что есть, чтобы всё было ок
Как бы банально это ни звучало, питание остаётся одним из важных факторов среды для здорового иммунитета. Недостаток белка способствует снижению выработки антител и ведёт к снижению защитных функций иммунитета. Недостаточное употребление овощей и фруктов приводит к авитаминозам, что нарушает уже все звенья иммунитета. Потому что в той или иной степени для формирования иммунитета нам нужны микроэлементы и витамины. В норме в ежедневном рационе должны быть фрукты и овощи. Для ребёнка до 3-х лет норма по ВОЗ: 150 г фруктов и до 200 г овощей день. Для дошкольника — фрукты и овощи до 200 г, а для школьника — 300 г.
Мы также должны учитывать, что для нормального функционирования иммунной системы ребёнку нужно обязательно получать белок.
Для детей 1-го года норма составляет 14,5 г. в день, 2 лет — 14,5 г; 4–6 лет — 19,7 г., 7–10 лет — 28,3 г и для 11–14 лет — 42,1 г в день.
Часто к нам обращаются с недобором веса. Это значит, что идёт нарушение статуса питания и есть дефицит массы тела по росту либо дефицит и массы, и роста, когда ребёнок отстаёт в физическом развитии. Если ничего не делать, то такие дети будут подвержены частым заболеваниям и будут переносить их тяжелее. В этих случаях выясняем причины дефицита массы и проводим коррекцию питания.
Теперь вы примерно представляете, когда и как паниковать. Нам осталось обсудить в будущих постах принципы формирования календаря вакцинации, факторы вроде «ребёнок не ходил в садик», коснуться реальных иммунодефицитов, выявляемых в школе, и, собственно, сделать из этого выводы, какие факторы питания, вакцинации, среды формируют максимально здоровый организм ребёнка. Если вам интересна тема, я вернусь с доказательным разбором всего этого.